ADÖLESAN HALLUKS VALGUS
Ayak başparmağının 1.
metatarsofalangeal (MP) eklemden dışa
doğru açılanmasına halluks valgus denir. Erişkin yaştaki bayanlar arasında
sıkça görülen bu durum ergenlik çağında ortaya çıktığında farklı özelliklere
sahip olduğundan adölesan halluks valgus adını alır. Nadiren çocukluk
çağında ortaya çıkan olgular da vardır (jüvenil halluks valgus).
Genel Özellikler
Çoğunlukla çift taraflıdır.
Hemen her zaman kızlarda görülür. Erkek:kız oranı yaklaşık 1:9 dur.
Aile öyküsü çoğunlukla pozitiftir (yaklaşık 4 çocuktan 3’ünde). Hastalığın
nesiller boyu görülmesi sık rastlanan bir durumdur. Kalıtımsal özelliği
bilinse de bunun geçiş şekli tam açıklığa kavuşmamıştır.
Nedeni
Adölesan halluks valgusun nedeni tam aydınlatılamamıştır. Esas etkenin
kalıtım olduğu sanılmaktadır, çünkü ailede nesiller boyu halluks valgus
bulunan kişilere sıkça rastlanır.
1.
metatarsoküneiform eklem
hipermobilitesi adölesan halluksa yol
açan diğer önemli etkendir. Normalden uzun
1.
metatars da halluks valgusun nedenleri arasında sayılır.
Başparmağı valgusa zorlayan önü dar, yüksek topuklu ayakkabı kullanımı
herkesçe bilinen hazırlayıcı dış etkendir.
Oluş Şekli
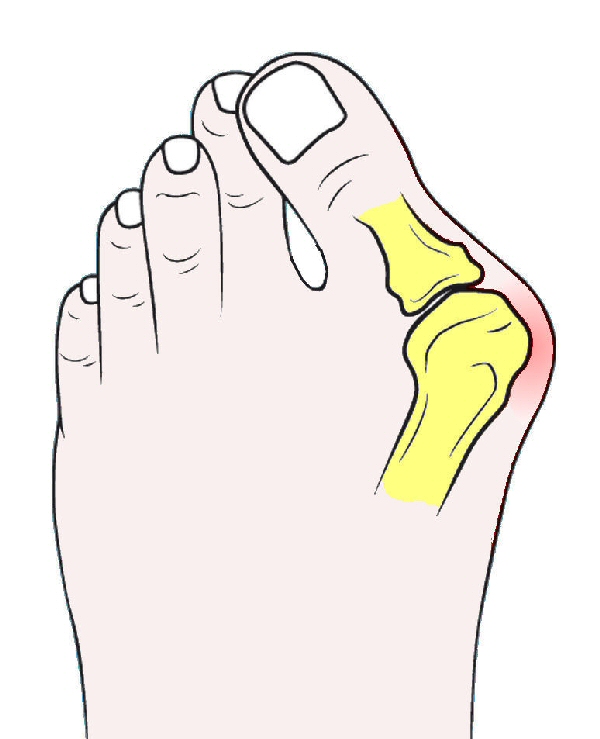
Halluks valgus deformitesi gelişirken önce 1. MP eklemin
medial
kısmında yer alan yumuşak dokular esner ve başparmağın
valgusa
zorlanmasıyla 1. metatars
varusa gider. 1. metatars başının
altında bulunan ve iç ile dış sesamoid kemikcikleri birbirinden ayıran
metatars çıkıntısı giderek silikleşir (bkz, şekil 2). Metatars başı eklem
yüzünün medial kısmında,
proksimal falanks tabanının temas
ettiği alanın dışında bir oluk belirir. Metatars başının bu oluğun
medialinde kalan kısmı anormal basınç altında zamanla daha da irileşerek
dışardan görülen bir çıkıntı haline dönüşür. Ayakkabının tahrişiyle bu
çıkıntı üzerinde bir
bursa oluşur. 1. MP eklem medial
kısmında yer alan yumuşak dokuların daha da esnemesiyle medial sesamoid
silikleşen metatars çıkıntısının altına yerleşirken, lateral sesamoid de 1.
ve 2. metatarslar arasındaki alanda metatars başının lateraliyle temas eder
duruma gelir. Başparmağın valgusa gitmesiyle başparmağı aşağı yukarı hareket
ettiren fleksör hallusis longus ve ekstansör hallusis longus kaslarının
tendonları başparmak adduktoru olarak işlev görmeye başlar ve deformitenin
artmasına katkıda bulunurlar (bkz, şekil 3). Proksimal falanks tabanının
lateraline yapışan adduktor hallusis kası ile fleksör hallusis brevis
kasının lateral başı avantajlı konuma geldiklerinden hem deformiteyi daha da
arttırırlar, hem de zamanla kısalıp
kontrakte olarak deformitenin
düzelmesini engellerler. Aynı şekilde 1. MP eklem lateral kapsülü de
kontrakte olur. Abdüktor hallusis kası ile fleksör hallusisin medial başı
artık başparmağa abdüksiyon yaptıramaz duruma gelir. Yumuşak dokular
arasındaki bu dengesizlik sonucu başparmak ekstansiyona ve
pronasyona gider. Bu durum 1. metatars başının yük taşıma
özelliğini etkiler. Basma sırasında 1. metatars başı altındaki basıncın
azalmasıyla yük diğer metatarslara, özellikle de komşu 2. metatars başına
kayar (transfer metatarsalji). 2. metatars başının aşırı yük ile
karşılaşması sonucu 2. parmakta
pençeleşme (clawing)
gelişir ve 2. MP eklem zamanla
sublükse olur. 1. metatars başının
medialine rastlayan şişlik üzerindeki yumuşak dokular (kapsül,
periost
vb.) ayakkabının tahrişiyle giderek kalınlaşır. Buradaki bursa da kısa
zamanda
inflame
olur.
Bu sayfada yer alan bilgilerin tamamı ebeveynleri çocuk ortopedisinin konuları hakkında bilgilendirmek amacıyla verilmektedir.
Bu bilgilerden yola çıkarak ebeveynlerin çocuklarındaki rahatsızlıklara tanı koymaları, daha da ileri giderek kendilerini hekim yerine koyarak çocuklarını tedavi etmeye kalkışmaları son derece sakıncalıdır.
Bu sayfada yer alan bilgiler bir hekimin muayene sonucu vereceği kararın yerini asla alamaz.
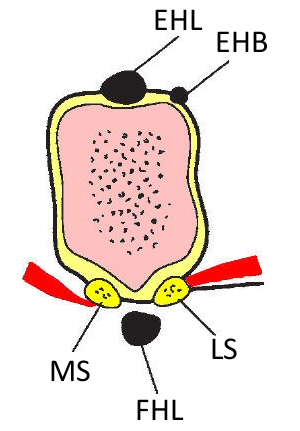
EHL = ekstansör hallusis longus
EHB = ekstansör hallusis brevis
MS = medial sesamoid
FHL = fleksör hallusis longus
LS = lateral sesamoid
sesamoidler arasındaki metatars çıkıntısına dikkat edin
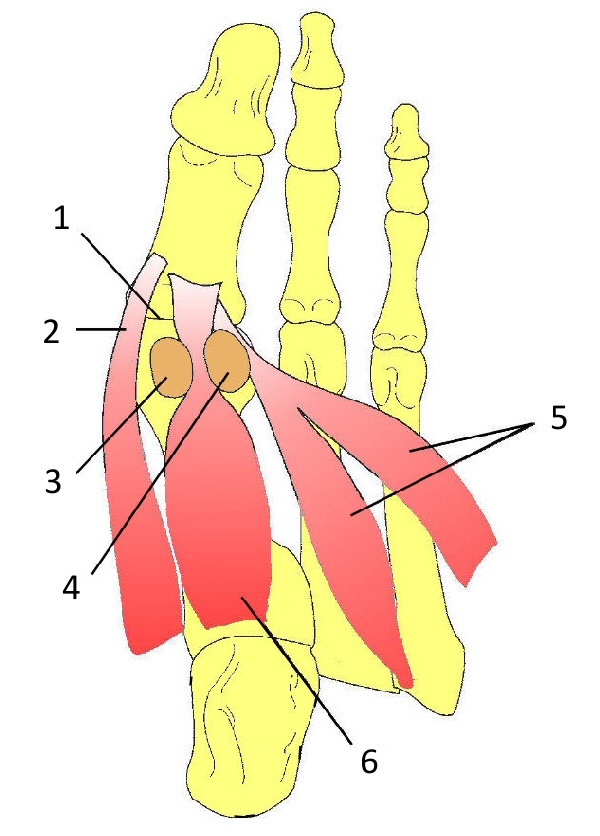
2 = abdüktor hallusis
3 = medial sesamoid
4 = lateral sesamoid
5 = adduktor hallusis
6 = fleksör hallusis brevis